En un importante estudio científico publicado en la revista Cell, científicos de la Facultad de Medicina de la UNC y la Facultad de Salud Pública Global de la UNC Gillings han caracterizado las formas específicas en que el SARS-CoV-2: el coronavirus que causa COVID-19 – infecta la cavidad nasal en gran medida – replicando tipos de células específicas – e infecta y replica progresivamente menos bien en las células del tracto respiratorio inferior, incluidos los pulmones.
Los hallazgos sugieren que el virus tiende a establecerse firmemente primero en la cavidad nasal, pero en algunos casos el virus se aspira a los pulmones, donde puede causar una enfermedad más grave, incluida la neumonía potencialmente mortal.
“Si la nariz es el sitio inicial dominante desde el que se siembran las infecciones pulmonares, entonces el uso generalizado de máscaras para proteger las fosas nasales, así como cualquier estrategia terapéutica que reduzca el virus en la nariz, como irrigación nasal o aerosoles nasales antivirales, podría ser beneficioso “, dijo el coautor del estudio Richard Boucher, MD, James C. Moeser, distinguido profesor eminente de medicina y director del Instituto Marsico Lung de la Facultad de medicina de la UNC.
El otro coautor principal del estudio fue Ralph Baric, PhD, Profesor Distinguido William R. Kenan de Epidemiología en la Escuela de Salud Pública Gillings de UNC.
“Este es un estudio histórico que revela nuevas e inesperadas ideas sobre los mecanismos que regulan la progresión y la gravedad de la enfermedad después de la infección por SARS-CoV-2”, dijo Baric, quien también tiene una cita de facultad de microbiología en la Facultad de Medicina de la UNC. “Además, describimos una nueva plataforma genética inversa para el SARS-CoV-2 que nos permite producir virus indicadores clave que respaldarán los esfuerzos nacionales de vacuna diseñados para controlar la propagación y la gravedad de esta terrible enfermedad”.
El SARS-CoV-2 inicialmente causó brotes a fines de 2019 en China y se extendió por todo el mundo, infectando a casi 6 millones de personas y matando a más de 350.000. Estados Unidos representa casi un tercio de esas infecciones y muertes.
El equipo de UNC-Chapel Hill en su estudio buscó comprender mejor una serie de cosas sobre el virus, incluidas las células en las vías respiratorias que infecta y cómo ingresa a los pulmones en los pacientes que desarrollan neumonía.
En un conjunto de experimentos de laboratorio, los investigadores utilizaron diferentes aislamientos de SARS-CoV-2 para ver cuán eficientemente podían infectar células cultivadas de diferentes partes de las vías respiratorias humanas. Encontraron un patrón sorprendente de variación continua o gradiente, desde una infectividad relativamente alta de SARS-CoV-2 en las células que recubren los conductos nasales, hasta una menor infectividad en las células que recubren la garganta y los bronquios, hasta una infecciosidad relativamente baja en las células pulmonares.

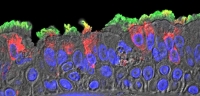
SARS-CoV-2 (rojo) células ciliadas infectadas en los bronquios del paciente COVID-19. (Takanori Asakura, PhD, el Laboratorio Boucher, UNC SOM)
Los científicos también descubrieron que ACE2, el receptor de la superficie celular que el virus usa para ingresar a las células, era más abundante en las células del revestimiento nasal y menos abundante en la superficie de las células de las vías respiratorias inferiores. Esta diferencia podría explicar, al menos en parte, por qué las células del revestimiento nasal de las vías aéreas superiores eran más susceptibles a la infección.
Otros experimentos se centraron en TMPRSS2 y furina, dos enzimas de escisión de proteínas que se encuentran en muchas células humanas. Se cree que el SARS-CoV-2 usa esas dos enzimas para remodelar las proteínas clave del virus y entrar en las células humanas. Los experimentos confirmaron que cuando estas enzimas humanas son más abundantes, este coronavirus particular tiene una mayor capacidad para infectar células y hacer copias de sí mismo.
Los investigadores descubrieron que el virus puede infectar células que recubren las vías respiratorias llamadas células epiteliales y, en cierta medida, las importantes células pulmonares “neumocíticas” que ayudan a transferir oxígeno inhalado al torrente sanguíneo. Pero el SARS-CoV-2 no infecta casi ninguna otra célula de la vía aérea.
Curiosamente, el virus no infectó las células que recubren las vías respiratorias llamadas células club, a pesar de que estas células expresan tanto ACE2 como TMPRSS2. Además, los mismos tipos de células epiteliales de las vías respiratorias de diferentes donantes humanos, especialmente las células epiteliales de las vías respiratorias inferiores, tienden a variar significativamente en su susceptibilidad a la infección. Tales hallazgos sugieren que existen factores no descubiertos en las células de las vías respiratorias que ayudan a determinar el curso de la infección en los individuos, un curso que varía ampliamente desde síntomas leves o inexistentes hasta la insuficiencia respiratoria y la muerte.
El equipo mapeó los sitios de infección por coronavirus en los pulmones de varias personas que habían muerto por COVID-19, y descubrió que estos sitios exhibían una especie de parches y otras características consistentes con la hipótesis de que estos sitios se habían originado por una infección más alta en las vías respiratorias. .
La hipótesis de que la aspiración de contenidos orales en el pulmón es un contribuyente significativo a la neumonía por COVID-19 es consistente con las observaciones de que las personas con mayor riesgo de enfermedad pulmonar grave (ancianos, obesos y diabéticos) son más propensas a la aspiración, especialmente en noche.
El equipo también descubrió que los anticuerpos individuales descritos previamente capaces de neutralizar el coronavirus del SARS original de 2002 y el coronavirus MERS, que se ha propagado lentamente en el Medio Oriente desde 2012, no neutralizaron el SARS-CoV-2. Sin embargo, el suero sanguíneo de dos de los cinco pacientes con SARS 2002 mostró un nivel bajo pero una capacidad significativa para neutralizar la infectividad del SARS-CoV-2 en células cultivadas. Estos datos sugieren que las personas que han estado expuestas a otros coronavirus pueden portar otros tipos de anticuerpos en la sangre que brindan al menos una protección parcial contra el SARS-CoV-2.
“Estos resultados, utilizando una metodología novedosa e innovadora, abren nuevas direcciones para futuros estudios sobre el SARS-C0V-2 que pueden guiar el desarrollo terapéutico y las prácticas para reducir la transmisión y la gravedad de COVID-19”, dijo James Kiley, Director de la División de Enfermedades pulmonares en el Instituto Nacional del Corazón, los Pulmones y la Sangre, parte de los Institutos Nacionales de Salud.
Boucher, Baric y sus colegas señalan que su estudio, además de sus hallazgos específicos sobre la infección por SARS-CoV-2 en las vías respiratorias, involucró el desarrollo de herramientas clave de laboratorio, incluida una versión de SARS-CoV-2 rediseñada para transportar un baliza fluorescente: eso debería ser útil en futuras investigaciones del virus.
Fuente: Yixuan J. Hou, Kenichi Okuda, Caitlin E. Edwards, David R. Martinez, et al. Fuente: Cell https://doi.org/10.1016/j.cell.2020.05.042 SARS-CoV-2 Reverse Genetics Reveals a Variable Infection Gradient in the Respiratory Tract. UNIVERSITY OF NORTH CAROLINA HEALTH CARE / CHAPEL HILL, NC