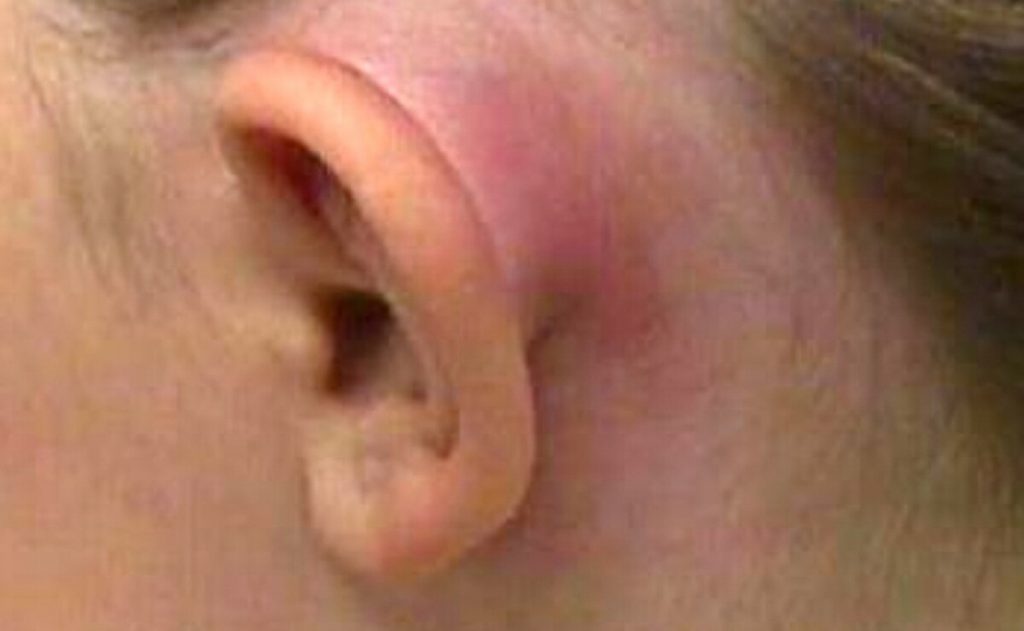
La mastoiditis aguda (MA) es una complicación de la otitis media aguda (OMA). La MA ocurre cuando la OMA (otitis media aguda) migra desde el oído medio hasta las celdillas mastoideas a través del aditus-ad-antrum obstruido por inflamación, pus o tejido necrótico o de granulación.
La enfermedad supurativa puede conducir a la formación de abscesos y posterior osteonecrosis en casos graves, la última de las cuales se visualiza por la pérdida de hueso trabecular en la tomografía computarizada y se denomina “mastoiditis coalescente.”
La enfermedad supurativa clínicamente significativa se presenta con fiebre, edema post-auricular y proptosis auricular.1,2
El manejo expeditivo es crucial porque las complicaciones pueden desarrollarse rápida e inesperadamente, incluyendo parálisis del nervio facial, meningitis, absceso3 intracraneal agudo, trombosis del seno lateral, absceso de Bezold y petrositis. Las tasas de complicaciones de la MA reportadas varían de 7% a 35%,4–7 con tasas de complicaciones intracraneales (CIC) que afectan aproximadamente al 4%–7% de los casos de MA.8–10
El manejo de la MA sigue siendo controvertido. El tratamiento a menudo se basa en las pautas institucionales o en la preferencia del médico tratante o del cirujano. En general, el manejo de la MA secundaria a OMA justifica el uso de antibióticos intravenosos para pacientes hospitalizados con pasaje adecuado de la barrera hematoencefálica y actividad contra S. pneumoniae, S. pneumoniae resistente a múltiples fármacos y H. influenza.11, 12
Si los casos de MA son secundarios a la OMSC (otitis media supurativa crónica) sin colesteatoma, los antibióticos deben también cubrir aerobios gram negativos, Pseudomonas spp, S. aureus resistente a la meticilina y S. aureus. Si el manejo médico falla o si los casos de MA son secundarios a la OMSC con colesteatoma, los pacientes se manejan quirúrgicamente con el objetivo de desbridar el tejido infectado o necrosado y restaurar la aireación timpánica y mastoidea.13,14
Un meta-análisis de 2019 realizado por Anne y colaboradores informaron una tasa de curación del 75 % entre pacientes pediátricos con MA tratados médicamente y una tasa de curación cercana al 100 % entre pacientes pediátricos con AM tratados quirúrgicamente. 2
Este estudio definió la cura de la mastoiditis en función del estado del paciente en el momento del alta con un enfoque exclusivo en poblaciones pediátricas.
Este trabajo tiene como objetivo ampliar esta investigación mediante el estudio de la eficacia de las estrategias de tratamiento de la mastoiditis entre los pacientes con MA complicada estratificada por subgrupo con el resultado del tratamiento evaluado en el momento del alta hospitalaria y el seguimiento clínico posterior al alta. Es el análisis más completo hasta la fecha para investigar el manejo de la MA complicada.
| Materiales y métodos |
> Criterios de inclusión
Estudios retrospectivos, revisiones retrospectivas de gráficos/bibliografía y series de casos retrospectivos de pacientes con mastoiditis aguda complicada (MAC), manejo médico, conservador o quirúrgico definido, complicaciones definidas de MAC, registro de la condición clínica al ingreso, alta, y seguimiento posterior al alta, y se incluyeron las complicaciones de la MAC definidas por la estrategia de manejo y el tiempo de seguimiento.
> Criterios de exclusión
Estudios que no tenían mastoiditis como diagnóstico clínico, no tenían una asignación de subgrupo definida para tratamiento médico, conservador o quirúrgico con tratamiento médico, conservador o quirúrgico definido, o no tenían pre o post tratamiento o seguimiento. Se excluyeron las complicaciones relacionadas con cada subgrupo. Se incluyeron los estudios que describían la condición clínica del paciente en el momento del alta sin seguimiento posterior al alta y se indicó que tenían un tiempo de seguimiento clínico de “0”.
> Criterios de elegibilidad
Los autores realizaron búsquedas en MEDLINE, EMBASE y The Cochrane Library desde el inicio de la base de datos hasta 2019 utilizando los siguientes términos: “’mastoiditis’ and ‘antibiotic’ OR ‘antimicrobial’ OR ‘antibacterial’ OR ‘anti-infective’ OR ‘medical’ OR ‘ conservador’ O ‘no quirúrgico'” y “‘cirugía’ O ‘período perioperatorio’ O ‘período postoperatorio’ O ‘período preoperatorio’ O ‘mastoidectomía’ O ‘ventilación del oído medio’ O ‘miringotomía’ O ‘tubo de timpanostomía’ O ‘ojal’ O ‘punción retroauricular’ O ‘ecualización de la presión’ O ‘mastoidectomía’ O ‘timpanomastoidectomía’ O ‘cirugía mastoidea’ O ‘cirugía’ O ‘quirúrgico’ O ‘operatorio’”. Se excluyeron los artículos en idiomas diferentes al inglés y los duplicados.
Dos individuos realizaron una revisión sistemática del título y acordaron de forma independiente los artículos para su inclusión en el meta-análisis con 1 revisor extrayendo datos para el análisis de datos. Además, se buscaron las referencias citadas en publicaciones que cumplieron con los criterios de búsqueda. Los elementos de datos extraídos de cada estudio se definieron antes de la búsqueda bibliográfica de la siguiente manera: país del estudio y año de publicación, subtipo de estudio, número de pacientes, edad media del paciente al ingreso, sexo, número de pacientes con tratamiento antibiótico previo al ingreso (cuando estaba disponible), tasa y resultados del cultivo bacteriano.
El número total de complicaciones (NTC), CIC (complicaciones intracraneales), ECC (complicaciones extracraneales), complicaciones intratemporales (IT), abscesos subperiósticos o retroauriculares (ASP), trombosis del seno lateral (TSL), trombosis extracraneales, abscesos intracraneales (AI), abscesos extracraneales no ASP y se registraron “otras” complicaciones para cada estudio en el momento de la admisión, el alta y los tiempos de seguimiento posteriores al alta agrupados por la estrategia de manejo MA (médica, conservadora o quirúrgica) realizada.
Las CIC eran aquellas dentro de la cavidad craneal y se definieron como trombosis del seno venoso cerebral, AI, meningitis y otras complicaciones. Las CEC se definieron como aquellas complicaciones fuera de la cavidad craneal e incluyeron trombosis extracraneales, abscesos extracraneales que no eran abscesos subperiósticos u otras complicaciones sistémicas. Las complicaciones intratemporales se definieron como abscesos subperiósticos y abscesos retroauriculares.
El manejo médico incluyó antibióticos intravenosos para pacientes hospitalizados, el manejo conservador según lo definido previamente por Psarommatis y colaboradores15 incluyó miringotomía ± colocación de un tubo de timpanostomía (MT) y el manejo quirúrgico consistió en drenaje de abscesos o mastoidectomía.
> Evaluación del riesgo de sesgo
Se evaluó el sesgo de los estudios que cumplieron con los criterios de inclusión con la escala final, revisada y validada del Índice metodológico para estudios no aleatorios (MINORS).16 Esta herramienta de evaluación de sesgo de 12 ítems califica la calidad de cada estudio no aleatorio como 0 (no presente), 1 (informado pero inadecuado), o 2 (informado y adecuado). Los primeros 8 ítems se utilizan para calificar estudios comparativos y no comparativos. Los últimos 4 ítems se utilizan exclusivamente para puntuar estudios comparativos. Los estudios no comparativos se calificaron con un máximo de 16 puntos y los estudios comparativos con un máximo de 24 puntos.
> Análisis estadístico
Las características del estudio y de los pacientes se describieron como estimaciones puntuales agrupadas y se presentaron como media, mediana y rango para las variables continuas y como frecuencias o proporciones para las variables categóricas. Se realizaron pruebas de asociación chi-cuadrado para evaluar el grado de asociación o independencia de 2 variables categóricas. Se realizó una prueba de análisis de varianza (ANOVA) unidireccional para evaluar las diferencias significativas entre 1 variable independiente compuesta por ≥3 grupos categóricos independientes y 1 variable dependiente continua.
Se estimó la diferencia de medias estandarizada y su intervalo de confianza (IC) del 95% para cada estudio incluido en el meta-análisis. Los análisis se realizaron por separado para cada complicación entre las 3 estrategias de manejo de las MA (médica, conservadora y quirúrgica). Solo se incluyeron para el meta-análisis los estudios con una estrategia de manejo del paciente y un tipo de complicación específicos.
El cambio en el número de complicaciones antes del tratamiento se evaluó en el post tratamiento o en el seguimiento. Se aplicó un método de corrección de continuidad del brazo de tratamiento a las observaciones que contenían cero eventos informados para una complicación determinada.17 Se utilizó la prueba Q de Cochrane para evaluar la heterogeneidad entre los estudios, y se calculó I2 para describir la variación debida a la heterogeneidad en lugar de a la casualidad entre los estudios.18
Debido a que se observó heterogeneidad, aplicamos un modelo de efectos aleatorios de Dersimonian y Laird19 para calcular la diferencia de medias estandarizada general y su IC del 95% para las complicaciones estudiadas. El sesgo de publicación se evaluó con las pruebas de Bregg y Egger y la asimetría del gráfico en embudo. Los análisis se realizaron en STATA (versión 15.1).20 La prueba de significación estadística fue de dos colas, utilizando un umbral de inferencia de P < 0,05. 4
| Resultados |
Setecientos treinta y tres artículos de texto completo con evidencia de nivel IV cumplieron con los criterios de inclusión para la revisión final y la extracción de datos, 710 de los cuales fueron excluidos de un análisis posterior.
Los motivos de exclusión incluyeron: falta de asignación de subgrupos de manejo (70 %), falta de complicaciones informadas en el pre-tratamiento y el alta, o seguimiento dentro de los subgrupos de manejo (24 %) y sin diagnóstico de mastoiditis (0,8 %). Entre los 23 estudios incluidos, 16 eran revisiones retrospectivas de literatura o gráficos y 7 eran series de casos retrospectivos.
> Características del estudio
Veintitrés estudios incluidos se publicaron desde 1998 hasta 2018. La mayoría de los estudios se realizaron en los Estados Unidos (22 %) e Israel (22 %). El tiempo medio de seguimiento de los pacientes fue de 6,2 meses.
> Características clínicas y de los pacientes
Los pacientes tenían una edad promedio de 4,5 años en el momento de la admisión con un predominio masculino significativo (59,4 %, P = 0,007). Del total de pacientes estudiados, el 37,8% fueron manejados inicialmente con cirugía. No hubo diferencias significativas en el número de pacientes asignados a cada una de las 3 estrategias de manejo en la presentación inicial (P = 0,11). El 74,8% de los pacientes tenían cultivos bacterianos positivos, de los cuales el 57,3% tenían S. Pneumoniae y el 44% tenía ASP.
> Complicaciones
Hubo un total de 833 pacientes. 192 fueron manejados médicamente (23%), 283 conservadoramente (34%) y 358 quirúrgicamente (43%). Todas las comparaciones fueron significativamente heterogéneas(I2>50% y Cochrane Q < 0,05). La comparación entre manejo conservador y quirúrgico tuvo el mayor sesgo de publicación.
> Manejo médico versus manejo conservador
Hubo 6 estudios con pacientes tratados de forma médica y conservadora evaluados al ingreso, alta o seguimiento con mastoiditis complicada con CEC, IT o ASP. No hubo diferencias significativas en NTC, CEC, IT o ASP al alta entre pacientes manejados médica y conservadoramente. Sin embargo, los pacientes tratados de forma conservadora tenían significativamente más CEC(P = 0,04) y IT (P = 0,04) en el seguimiento en relación con los pacientes manejados médicamente. No hubo un sesgo de publicación significativo.
> Manejo Médico Versus Quirúrgico
Hubo 5 estudios con pacientes manejados médica y quirúrgicamente evaluados al ingreso y al alta con mastoiditis complicada por CIC, CEC, IT, ASP, TSL, AI u “otra”. Los pacientes evaluados al ingreso y seguimiento tenían CIC, CEC, IT y ASP.
Los pacientes manejados médicamente tenían significativamente más NTC (P = 0,03), CEC (P = 0,02) e IT (P = 0,01) al alta en comparación con los pacientes manejados quirúrgicamente. No había diferencias significativas en NTC, CIC, CEC, IT o ASP en el seguimiento entre pacientes manejados médica y quirúrgicamente. No hubo importante sesgo de publicación.
> Manejo conservador versus quirúrgico
Hubo 14 estudios con pacientes manejados de forma conservadora versus quirúrgica evaluados al ingreso y al alta con mastoiditis complicada por CIC, CEC, IT, ASP, TSL, AI o absceso extracraneal no ASP. Trece estudios tenían pacientes con “otros” evaluados al ingreso y al alta.
Hubo 13 estudios de pacientes evaluados al ingreso y seguimiento con CIC, CEC, IT, ASP, TSL, AI, trombosis extracraneal, absceso extracraneal no ASP y “otros”. Los pacientes tratados de forma conservadora tenían significativamente más NTC, CIC, CEC, IT, ASP y TSL al alta y durante el seguimiento en comparación con los pacientes tratados quirúrgicamente.
Hubo un sesgo de publicación significativo al comparar NTC al ingreso versus alta, CEC y ASP al ingreso versus seguimiento e IT al ingreso versus alta y seguimiento (P < 0,05).
| Discusión |
El presente estudio investigó la eficacia del tratamiento de la mastoiditis definida por la complicación en el momento del alta hospitalaria y el seguimiento posterior al alta. Las CCI incluyeron TSL, AI y meningitis.
Las IT comunes incluyeron el ASP. Había más del doble de CEC que de CIC. La complicación global más común fue ASP. Con frecuencia, la mastoiditis puede implicar la afectación contigua de estructuras anatómicas locales que conducen a manifestaciones extracraneales antes del desarrollo de complicaciones intracraneales, pero un estudio anterior que investigó pacientes con complicaciones intracraneales demostró que muchos pacientes se presentaron sin signos de otorrea o absceso subperióstico.42
Al igual que en otros estudios, hubo un ligero predominio del sexo masculino frente al femenino del 59,4% con estudios previos que oscilan entre el 55% y el 69%.1, 11, 43,44 Casi la mitad de los pacientes que presentaron mastoiditis habían estado en tratamiento previo con antibióticos.
Como han concluido investigaciones previas, es difícil determinar la eficacia del tratamiento ambulatorio, ya que el cumplimiento del paciente, la duración del tratamiento con antibióticos antes de la hospitalización y la elección del antibiótico podrían tener un gran impacto en la mejora de los síntomas clínicos en general y el posterior desarrollo de complicaciones. Estudios previos han demostrado que el tratamiento con antibióticos no es necesariamente preventivo para la mastoiditis y sus complicaciones, aunque puede reducir el riesgo en ciertas poblaciones.4–6,8
De acuerdo con los resultados de Anne y colaboradores, 2el tratamiento quirúrgico tuvo las tasas de curación más altas para complicaciones y complicaciones individuales, si la cirugía se realizó durante la misma admisión o en el seguimiento. Las excepciones fueron cuando se comparó con el tratamiento intravenoso con antibióticos para las complicaciones intracraneales o cuando se comparó con el manejo médico o conservador para las AI.
Los resultados que demuestran un aumento de las complicaciones intracraneales en el grupo de tratamiento quirúrgico entre el alta y el seguimiento reflejan los de Mallur y colaboradores, en los que los autores concluyeron que un ciclo prolongado de antibióticos puede ser suficiente para el tratamiento de las complicaciones intracraneales de la mastoiditis.7
En última instancia , el manejo de las AI suele ser complejo y requiere un enfoque farmacológico y quirúrgico calculado, a menudo formulado por una colaboración interdisciplinaria.3 El manejo médico parece ser mejor para reducir el número de complicaciones durante el seguimiento en comparación con el tratamiento con medidas conservadoras en el seguimiento de pacientes con complicaciones extracraneales o intratemporales.
Según los estudios incluidos, la cirugía se realiza con más frecuencia que otras opciones de tratamiento, aunque todavía en menos de la mitad de los casos en pacientes que presentan complicaciones. Hubo diferencias entre el manejo institucional de MAC, que van desde el manejo “graduado” basado en el subtipo de complicación y la respuesta a los antibióticos intravenosos hasta el manejo más agresivo con intervención quirúrgica inmediata. Estas diferencias se tuvieron en cuenta en la evaluación pre-analítica del riesgo de sesgo, las pruebas de heterogeneidad y el modelo de meta-análisis de efectos aleatorios.
Un estudio realizado por Quesnel y colaboradores 44 recomendó un algoritmo de manejo de AM utilizando una prueba de antibióticos IV durante 48 horas con cirugía reservada para aquellos con fracaso clínico y biológico con este tratamiento. Psarommatis y colaboradores15 propusieron un algoritmo para la mastoiditis con ASP y sugirieron una prueba de miringotomía y drenaje con mastoidectomía reservada para pacientes que se considera que tienen una respuesta deficiente a este tratamiento inicial después de unos días. Ante la sospecha de complicaciones intracraneales, se utilizó miringotomía más mastoidectomía con buenos resultados en su estudio.
Algunos estudios han concluido que varios niveles de diferencia en los resultados en pacientes que presentan MA con ASP que se manejan con incisión y drenaje ± antibióticos/timpanostomía versus mastoidectomía con informes de ninguna diferencia45,46 a 42.9% de pacientes que requieren una mastoidectomía posterior debido falta de mejorìa.15
Las discrepancias con los presentes resultados pueden explicarse parcialmente por la presencia de complicaciones concurrentes en pacientes con ASP o la adición de datos de seguimiento que podrían explicar la reaparición de complicaciones con enfoques de tratamiento más conservadores.
Los hallazgos de los autores sugieren que existe un papel en la clasificación de los pacientes que presentan MA con complicaciones con preferencia por la intervención quirúrgica para el drenaje del absceso o la mastoidectomía temprana para este subgrupo de pacientes en lugar de un enfoque de prueba o esperar y ver con medidas más conservadoras. Además, en los casos con complicaciones intracraneales secundarias a mastoiditis, el tratamiento con antibióticos intravenosos podría ser beneficioso antes del manejo quirúrgico.
El manejo quirúrgico de la mastoiditis no está exento de inconvenientes, ya que requiere anestesia general prolongada, mayores riesgos de complicaciones quirúrgicas, mayor utilización de recursos y mayor morbilidad. Sin embargo, en casos seleccionados con pacientes que presentan complicaciones, puede ser una opción más viable para garantizar que los pacientes tengan menos complicaciones posteriores al tratamiento y de seguimiento en relación con el tratamiento médico o conservador.
En última instancia, la decisión de someterse a una cirugía de mastoiditis es multifactorial. Aunque la tasa de mortalidad es extremadamente baja en general, el aumento de la morbilidad del paciente y la duración de la estancia hospitalaria son consideraciones importantes para los pacientes.
Las características individuales de los pacientes que no se tuvieron en cuenta en los estudios analizados, como las comorbilidades subyacentes, la gravedad de las complicaciones, la conveniencia del tratamiento y el cumplimiento durante el seguimiento, también son algunas de las posibles medidas que pueden dictar un tratamiento individualizado. También hubo datos de pacientes individualizados insuficientes para determinar las diferencias en el beneficio entre el tratamiento quirúrgico con drenaje de abscesos y mastoidectomía y la discreción debe ser caso por caso.
También hubo limitaciones en este estudio, muchas de las cuales fueron controladas tanto como fue posible. El sesgo de selección se minimizó al hacer que 3 autores independientes realizaran una revisión completa de la literatura y llegaran a un consenso sobre los estudios incluidos y excluidos.
Los métodos estadísticos empleados en este meta-análisis también ayudaron a controlar el sesgo. Se empleó un enfoque analítico por intención de tratar, en el que se analizó a los pacientes de acuerdo con su grupo de tratamiento previsto inicial, independientemente de los tratamientos posteriores que finalmente recibieron (p. ej., un paciente MA con tratamiento médico fallido que se sometió a una intervención quirúrgica posterior).
El sesgo de publicación se evaluó objetivamente con las pruebas de Bregg y Egger y la asimetría del gráfico en embudo. Desafortunadamente, no hubo suficiente número de muestra para hacer comparaciones sobre el tratamiento de cada complicación incluida en este meta-análisis. Esto se controló con la inclusión de la escala MINORS y las pruebas de heterogeneidad.
Además, hay escasez de datos recopilados de ensayos controlados aleatorios y los resultados se recopilaron predominantemente de series de casos y revisiones retrospectivas. Para probar la calidad de los estudios incluidos, se utilizó la escala MINORS debido a la inclusión de estudios comparativos y no comparativos no aleatorizados en nuestro análisis.16
| Conclusiones |
Hubo mayores reducciones en NTC, CEC e IT al alta y seguimiento entre pacientes quirúrgicos en comparación con pacientes con seguimiento médico y conservador. Hubo mayores reducciones en NTC, CEC, IT, CIC, absceso subperióstico y TSL al alta y seguimiento entre los pacientes quirúrgicos en comparación con los pacientes conservadores.
Para cualquier tipo de complicaciones, complicaciones extracraneales y complicaciones intratemporales, el manejo quirúrgico en la presentación inicial se asocia con complicaciones reducidas en el post tratamiento y el seguimiento en comparación con el manejo médico o conservador. Para las complicaciones intratemporales y ASP, el manejo quirúrgico reduce las complicaciones en comparación con el manejo conservador.
| Comentario objetivo |
Revisión sistemática y metaanálisis que tiene como objetivo ampliar la investigación acerca de las estrategias de tratamiento de la mastoiditis complicada. La eficacia del tratamiento se determinó comparando el cambio en el número de subtipos de complicaciones en cada subgrupo de tratamiento (médico, conservador o quirúrgico) desde el ingreso hasta el alta o seguimiento posterior al alta con un modelo de efectos aleatorios.
Se concluye que hubo mayores reducciones en NTC, CEE e IT al alta y seguimiento entre pacientes quirúrgicos en comparación con pacientes bajo tratamientos médicos y conservadores. Hubo mayores reducciones en NTC, CEE, IT, complicaciones intracraneales, absceso subperióstico y trombosis del seno lateral al alta y seguimiento entre los pacientes quirúrgicos en comparación con los pacientes conservadores.
Para cualquier tipo de complicaciones, complicaciones extracraneales y complicaciones intratemporales, el manejo quirúrgico en la presentación inicial se asocia con complicaciones reducidas en el postratamiento y el seguimiento en comparación con el manejo médico o conservador. Para las complicaciones intratemporales y ASP, el manejo quirúrgico reduce las complicaciones en comparación con el manejo conservador.