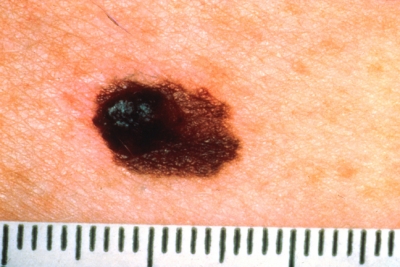
En los últimos cinco años, las terapias dirigidas a las mutaciones BRAF y la inmunoterapia han permitido cambiar el pronóstico del melanoma avanzado. Ambas vías, lejos de agotarse, aguardan la aportación de nuevas investigaciones que permitan aumentar el porcentaje de pacientes en los que estos tratamientos tienen una respuesta eficaz.
La investigación dirigida a comprender la respuesta inmunitaria al melanoma condujo al desarrollo de los anticuerpos PD-1 que consiguen una fuerte respuesta contra el tumor, aunque sólo en un tercio de los pacientes. Antoni Ribas, director del programa de Inmunología Tumoral del Centro del Cáncer Jonsson, en la Universidad de California en Los Ángeles (UCLA), explicó en el 72 Congreso Anual de la Academia Americana de Dermatología (AAD) que identificar los pacientes que van a responder es un campo de estudio abierto.
“De la interacción entre el sistema inmune y el cáncer nos dimos cuenta de que los pacientes que respondían tenían un sistema inmune preparado para combatir el cáncer pero silenciado por el PD-1”, señaló. Gracias a este hallazgo, se estarían investigando combinaciones de inmunoterápicos para pacientes sin esta característica.
Por otra parte, los expertos también creen que la combinación de inhibidores de BRAF y anticuerpos PD-1 podría incrementar la eficacia del tratamiento. Debjani Shani, director del programa de oncología cutánea de la Universidad de Boston, apuntó que el uso de inhibidores de BRAF crearía un ambiente favorable a la inmunoterapia, “con lo que ambos tipos de tratamientos podrían actuar conjuntamente para matar las células del melanoma”.
El futuro en inmunoterapia para el melanoma contempla el uso de tratamientos combinados, que habrían conseguido resultados “llamativos”, a juicio de Shani, en el desarrollo clínico. Y aunque esta estrategia suele conducir a un incremento de efectos adversos, en la mayoría de los casos serían “manejables”.
Por otra parte, en cuanto a las terapias dirigidas, el problema con los medicamentos dirigidos a las mutaciones BRAF es que se acaban desarrollando resistencias, por lo que ya se emplean en combinación con inhibidores de MEK, lo que permite además reducir los efectos adversos que se asocian a ambas terapias por separado.
En este campo, Rhoda M. Alani, responsable del Departamento de Dermatología de la Facultad de Medicina de la Universidad de Boston, explicó que la investigación en la vía de las terapias dirigidas se dirige a la búsqueda de nuevas dianas diferentes al BRAF y al tratamiento de melanomas en otras localizaciones diferentes de la piel, como el ocular.
En el futuro, entiende que las combinaciones de tratamientos con terapias dirigidas incluirán tres o cuatro agentes.
En el futuro, expuso Alani, se podrá predecir qué pacientes con melanoma tienen el mayor riesgo de desarrollar enfermedad metastásica, lo que permitirá la aplicación precoz de terapias que reduzcan el riesgo de recurrencias.
Aun con todo, la AAD recuerda que el mejor abordaje del melanoma es la detección precoz. Los pacientes que reciben tratamiento antes de que se extienda a los nódulos linfáticos presentan una supervivencia a los 5 años del 98 por ciento; cae al 63 cuando ha afectado a los nódulos linfáticos o a órganos cercanos, y al 16, cuando llega a órganos distantes.
Fuentes: AAD Annual Meeting, March 2015
Source Newsroom: American Academy of Dermatology